DGZ-Newsletter 03 | 2025
Im DGZ-Newsletter werden wissenschaftliche Informationen zur Zahnerhaltung kompakt und verständlich auf den Punkt gebracht. Die Inhalte werden von Expertinnen und Experten der deutschen Universitätszahnkliniken verfasst, die exklusiv von interessanten Entwicklungen aus ihrer aktuellen Forschungsarbeit berichten.
Die vorliegende Ausgabe hat in der Rubrik Neues aus der Forschung die Herausforderungen bei der Behandlung von Patientinnen und Patienten mit einer Störung aus dem Autismus-Spektrum zum Schwerpunkt. Vorgestellt wird eine neue Studie, in der das Zahnputzverhalten und die zahnärztliche Betreuung von Menschen mit frühkindlichem Autismus (M-FA) in Deutschland beleuchtet wird. Ergänzend erläutert Priv.-Doz. Dr. Peter Schmidt aus Ulm im Experteninterview die grundlegenden Aspekte bei der zahnmedizinischen Betreuung von Menschen mit einer Störung aus dem Autismus-Spektrum.
Auch der Rubrik Tipps für die Praxis stehen die Herausforderungen bei der Behandlung von Menschen mit besonderem Unterstützungsbedarf im Mittelpunkt. Dr. Marc Auerbacher aus der LMU München gibt wertvolle Hinweise bei der Prophylaxebehandlung bei Menschen mit kognitiven Beeinträchtigungen.
Für Patientinnen und Patienten mit kongnitiven Einschränkungen, aber auch mit hohem Angstpotential oder bei komplexen chirurgischen Eingriffen kann eine Sedierung oder Narkose in Betracht gezogen werden. Emine Parlak von der Charité Berlin gibt in der Rubrik Praxistipp Abrechnung einen Überblick über die rechtssichere Abrechnung in der GKV und der PKV.
Herausforderungen bei der Behandlung von Patientinnen und Patienten mit einer Störung aus dem Autismus-Spektrum
„Tooth brushing behavior and oral health care of people with early childhood autism in Germany“
Nachfolgend wird eine im Februar 2025 in der Fachzeitschrift Clinical Oral Investigations veröffentlichte Studie von Kraus et al. vorgestellt. Die Originalarbeit beleuchtet erstmals das Zahnputzverhalten und die zahnärztliche Betreuung von Menschen mit frühkindlichem Autismus (M-FA) in Deutschland. Die Ergebnisse basieren auf einer digital durchgeführten Befragung unter Mitgliedern des „Bundesverbands Autismus Deutschland e.V.“. Insgesamt 130 Fragebögen, die von Angehörigen bzw. Betreuungspersonen von M-FA aller Altersgruppen vollständig bis einschließlich der letzten Frage ausgefüllt waren, wurden in die Auswertung einbezogen.
)
Bei den 130 M-FA wurde für 107 (82,3 %) das männliche Geschlecht und für 23 Personen (17,7 %) das weibliche Geschlecht angegeben. Das mittlere Alter aller M-FA lag bei 22,7 Jahren (min/max: 3 Jahre bis 60 Jahre; SD ±14,1 Jahre). Insgesamt wurden die Fragebögen zu 76,9 % (n=100) von einem Elternteil und zu 10,8 % von einer Bezugsbetreuung ausgefüllt. Die restlichen Fragebögen wurden von anderen Familienangehörigen, gesetzlichen Vertretern oder anderen Bezugspersonen ausgefüllt. Bei den unter 18-jährigen M-FA wurden die Fragebögen zu 94,5 % (n=52) von einem Elternteil ausgefüllt und bei den über 18-jährigen M-FA zu 64,0 % (n=48).
Zahnputzverhalten und häuslicher Unterstützungsbedarf bei der Mundpflege
Für etwas mehr als die Hälfte der M-FA (54,6 %; n=71) wurde angegeben, dass diese durchgehend eine aktive Unterstützung beim Zähneputzen benötigten. Nur ein kleiner Anteil (13,8 %; n=18) putzten die Zähne immer allein. Die aktive Unterstützung wurde bei fast zwei Drittel der M-FA in der Regel von der gleichen Person und ansonsten von fast immer von unterschiedlichen Personen geleistet. Obwohl fast 57,7 % der M-FA zweimal täglich die Zähne putzten, akzeptierten nur 39,2 % eine Putzdauer zwischen einer bis zwei Minuten. Gleichsam wurde für etwas mehr als einem Fünftel der M-FA (22,3%; n=29) angegeben, dass eine mögliche Putzdauer bei zwei bis drei Minuten lag.
Bei der Auswahl der Zahnpasta spielten sensorische Präferenzen eine bedeutende Rolle: 32,7 % der unter 18-Jährigen wählten die Zahnpasta aufgrund des Geschmacks, während nur 9,3 % der Erwachsenen den Fluoridgehalt als entscheidend angaben. Bezüglich der verwendeten Zahnbürsten waren die Angaben ausgewogen. So bevorzugten 40,8 % manuelle Handzahnbürsten und 34,6 % elektrische Modelle. Die Beweggründe liegen diesbezüglich u.a. auch in der sensorischen Wahrnehmung. Aus Angaben von Freitextfragen ging hervor, dass bei jenen Personen mit einem frühkindlichen Autismus, die eine Handzahnbürste bevorzugen, die Vibration und die Lautstärke bzw. die Geräusche einer elektrischen Zahnbürste die Person oft stark beunruhigten. Dadurch wurde das Zähneputzen zusätzlich erschwert. Von den Angehörigen bzw. Betreuungspersonen wurde somit verständlicherweise der Wunsch nach leiseren und weniger vibrierenden Modellen elektrischer Zahnbürsten geäußert, was ein Ansatz für zukünftige Forschungsarbeiten mit dem Fokus auf speziell geeignete Zahnbürsten für M-FA sein kann. Erwähnenswert ist auch, dass sehr oft keine Verwendung von zusätzlichen Hilfsmitteln wie Zahnseide oder Interdentalbürsten (71,5 %; n=93) erfolgte.
Professionelle Betreuung und Präventionslücken
Ein weiteres zentrales Ergebnis der vorgestellten Studie ist, dass bislang zu selten (nur bei 24,6 %) das Zähneputzen mit dem M-FA in der zahnärztlichen Praxis geübt wurde. Gleichzeitig wurden auch nur 4 von 10 Angehörigen bzw. Betreuungspersonen in der Zahnarztpraxis Zahnputztechniken erläutert und demonstriert. Obgleich die Beweggründe im Einzelfall unterschiedlich sein können, deuten die Angaben in der Summe auf vorhandene Defizite in der professionellen Unterstützung und Prävention hin. Die Autorengruppe betont die Notwendigkeit, spezifische Konzepte für die zahnärztliche Betreuung und Beratung von M-FA zu entwickeln, die auf deren individuelle Bedürfnisse eingehen. Dazu gehört auch, die betreuenden bzw. unterstützenden Personen des sozialen Umfelds noch intensiver über die Wichtigkeit der Verwendung von fluoridhaltigen Zahnpflegeprodukten zu informieren.
Fazit für die zahnärztliche Praxis
Die Studie zeigt deutlich, dass Menschen mit frühkindlichem Autismus in Deutschland häufig auf kontinuierliche, teilweise lebenslange Unterstützung bei der Zahn- und Mundhygiene angewiesen sind. Gleichsam wird diese Personengruppe bislang unzureichend in professionelle mundgesundheitsbezogene Präventionsmaßnahmen eingebunden. Für Zahnärztinnen und Zahnärzte ergibt sich daraus die Aufgabe, barrierefreie und individuell angepasste Betreuungsangebote zu schaffen. Dazu gehören unter anderem strukturierte Anleitungen zum Zähneputzen, der Einsatz sensorisch geeigneter Hilfsmittel und die Integration von betreuenden bzw. unterstützenden Personen des sozialen Umfelds von Menschen mit frühkindlichem Autismus in die zahnärztliche Beratung und Betreuung.
Autor
Priv.-Doz. Dr. med. dent. Peter Schmidt, Oberarzt und Stellvertreter der Ärztlichen Direktorin und Leiter Funktionsbereich Kinder-, Jugend- und inklusive Zahnmedizin, Klinik für Zahnerhaltungskunde und Parodontologie des Universitätsklinikums Ulm
Die vollständige Originalpublikation ist unter folgendem Link zugänglich:
https://link.springer.com/article/10.1007/s00784-025-06194-8
„Strukturierte Abläufe und angemessene Kommunikation helfen beim Vertrauensaufbau“ – Ein Gespräch zur zahnmedizinischen Betreuung von Menschen mit Autismus-Spektrum-Störung
Interview mit Priv.-Doz. Dr. med. dent. Peter Schmidt, Oberarzt und Stellvertreter der Ärztlichen Direktorin und Leiter Funktionsbereich Kinder-, Jugend- und inklusive Zahnmedizin, Klinik für Zahnerhaltungskunde und Parodontologie des Universitätsklinikums Ulm (Foto: Universitätsklinikum Ulm)
Strukturierte Abläufe und angemessene Kommunikation helfen beim Vertrauensaufbau“ - Privatdozent Dr. Peter Schmidt erläutert, welche grundlegenden Aspekte bei der zahnmedizinischen Betreuung von Menschen mit einer Störung aus dem Autismus-Spektrum hilfreich für eine erfolgreiche Betreuung und Behandlung sein können.
)
.
Herr Dr. Schmidt, wie gestalten Sie die erste Begegnung mit einem Patienten mit einer Störung aus dem Autismus-Spektrum, um Vertrauen aufzubauen?
Die erste Begegnung ist für jeden Beziehungsaufbau entscheidend – so natürlich auch bei uns in der Zahnmedizin und in Bezug auf die Behandlung und Betreuung von Menschen mit einer Diagnose aus dem Autismus-Spektrum (kurz: ASS). Deshalb achten wir darauf, unser Setting so niedrigschwellig und so gut es eben möglich ist, auch etwas an die Bedürfnisse von Menschen mit einer Störung aus dem Autismus-Spektrum anzupassen. Wir beginnen klassischerweise mit einem reinen Kennenlerntermin – zumeist ganz ohne Behandlung. Dabei stehen das Beobachten und Kennenlernen im Vordergrund: Wie reagiert der Patient bzw. die Patientin auf Licht, Geräusche oder Nähe? Wir nehmen uns die notwendige Zeit, um eine ruhige, reizarme Atmosphäre zu schaffen und nutzen dabei gezielt Routinen, visuelle Abläufe oder kleine Rituale. Viele Patientinnen oder Patienten mit ASS schätzen Vorhersehbarkeit und damit auch strukturierte Abläufe. Deshalb verwenden wir auch so wenig Instrumente wie möglich. Oft genügt uns in der ersten Sitzung der Mundspiegel, um einen ersten, orientierenden Eindruck von der Mundhöhle samt Zähnen, Zahnfleisch, Mundschleimhaut zu erhalten. Dabei mit kurzer und klarer Sprache im Sinne des Tell-Show-Do (bzw. seiner Variationen) vorzugehen, ist zusätzlich sehr hilfreich.
Wie gehen Sie mit Ängsten oder Nervosität um?
Ich denke es bietet sich an, vorab einmal zu besprechen, wie wir Angst und Nervosität in diesem Kontext verstehen. Ihrer Frage entnehme ich, dass Sie eher auf die „Angst“ als Zustandsbeschreibung – sprich auf die „Zustandsangst“ (state anxiety) ansprechen. In der Psychologie wird zwischen „Angst als Eigenschaft“ (trait anxiety) und „Angst als Zustand“ unterschieden. Während bei einer „trait anxiety“ eine Situation ohne eine akute Bedrohung als gefährlich eingeschätzt wird, stellt sich eine „state anxiety“ als eine primär zeitlich begrenzte, vorübergehende Emotion als Folge auf eine reale Gefahr dar. Eine innere Unruhe stellen beide Formen dar und sind in diesem Punkt per definitionem der „Nervosität“ sehr nah. Im zahnmedizinisch-klinischen Praxisalltag können uns aus meiner Sicht alle Formen begegnen. Herauszusehen, welche Form bzw. welcher Aspekt bei der Patientin bzw. dem Patienten überwiegt, ist eine der ersten Herausforderungen. Denn dadurch können wir die zweite Herausforderung besser einordnen - die körperlich sichtbaren Reaktionen und Verhaltensweisen. Diese können sich sehr vielfältig darstellen, z. B. in Form von schnellen Bewegungen wie Umherlaufen oder auch als „Rückzug bzw. Verstecken“ im Behandlungs- oder Warteraum. Weitere Ausdrucksmöglichkeiten sind körperliche Reaktionen wie Zittern oder auch Veränderungen in der Sprach- und Sprechart. Bei Menschen mit einer ASS können einige der o.g. Verhaltensweisen, wie z. B. stereotype Hand- und Armbewegungen, allerdings auch autismusspezifisch sein und eben kein Ausdruck von Angst oder Nervosität. Da sehen Sie schon, wie entscheidend die Beobachtung ist. Denn wie der Begriff schon sagt, beim Autismus handelt es sich um ein breites Spektrum. Ferner hilft Ihnen das Gespräch mit dem Patienten bzw. der Patientin oder den Begleitpersonen, um festzustellen, ob es sich wirklich um eine Reaktion der inneren Unruhe (Angst/Nervosität) handelt. Ich frage dann auch gerne einmal nach, ob diese oder jene Verhaltensweise (Handbewegung, Umherlaufen im Raum, o. ä.) auch im sonstigen Alltag gegeben ist. Um auf jeden Fall keine zusätzliche innere Unruhe zu erzeugen, sollten Reizüberflutungen oder unvorhersehbare Ereignisse vermieden werden. Wir arbeiten daher reizarm: wenige Instrumente, kurze Wartezeiten, reduzierter Geräuschpegel, ggf. gedimmtes Licht. Als kleine Vorbereitung eignet sich auch, den Behandlungsstuhl schon vor dem Eintreten des Patienten bzw. der Patientin in die gewünschte Position einzustellen. Manche Patientinnen und Patienten haben auch bereits von sich aus Strategien entwickelt und bringen z.B. eigene geräuschreduzierende Kopfhörer oder sonstige Gegenstände zur inneren Beruhigung mit. Wichtig ist auch: Wir drängen nicht. Geduld und Wiederholung schaffen Sicherheit – selbst wenn es mehrere Anläufe braucht, bevor überhaupt eine für uns vermeintlich einfache zahnärztliche Kontrolle im Sinne einer 01 stattfindet.
Wie kommunizieren Sie, um die angesprochene Überreizung zu vermeiden?
Wir versuchen einfache, klare Sprache zu nutzen – idealerweise ergänzt durch Bilder oder Symbole. So kennen z.B. Kinder und Jugendliche mit einer ASS visuelle Unterstützungsmittel, wie Piktogramme oder Ablaufpläne, aus dem schulischen oder familiären Setting. Derartige Bilder auch in der Zahnmedizin einzusetzen, macht für mich daher absolut Sinn. Gerne möchte ich an diese Stelle auf ein spezifisches Tool hinweisen - den sog. „Inklusiven Zahnputzplan“, der mit Piktogrammen (METACOM-Symbole) arbeitet. Der „Inklusive Zahnputzplan“ kann online, orientierend an den persönlichen Gegebenheiten, individualisiert erstellt und dann abgerufen werden (LINK: https://lzk-bw.de/zahnaerzte/alters-und-behindertenzahnheilkunde/inklusiver-zahnputzplan). Wie bereits vorangehend beschrieben, hilft es auch, bekannte und persönliche Reizanker mitzudenken. Oft zeigt sich beim Menschen mit einer ASS zudem eine gewisse Begeisterung für technische Gegenstände, Körpersignale, oder bestimmte Wörter, Sprachbilder bzw. Reime aus z.B. einem Werbeslogan. Diese Elemente und Begriffe zu kennen und dann bewusst in unserem Setting einzusetzen, kann auf eine zusätzliche Art und Weise Vertrauen, Orientierung und Stabilität schaffen.
Wie stellen Sie sicher, dass der Patient versteht, was als Nächstes geschieht?
Gerne noch einmal kurz und knapp gesagt: Struktur und Verlässlichkeit ist die halbe Miete. So schauen wir, dass bestmöglich immer das gleiche, bekannte Behandlungsteam im bekannten Behandlungsraum tätig ist. Zudem können in bestimmten Fällen auch die Familien, Eltern, Betreuenden - nach vorheriger Instruktion durch uns - die Abläufe zu Hause beschreiben. Außerdem werden die Inhalte der Abläufe im vorherigen Termin als „Trockenübung“ erläutert. Wenn man ggf. sogar mit visuellen Schritt-für-Schritt-Plänen arbeitet, die vorab erklären, was passiert, ist das sicher auch hilfreich. Grundsätzlich sind Wiederholungen und eine positive Verstärkung (z. B. Lob oder Belohnungssysteme) bei jedem Menschen geeignet, das Vertrauen zu stärken und die Kooperation zu fördern. Bei uns geht kein Patient bzw. keine Patientin ohne eine Kleinigkeit als Belohnung aus der Klinik.
Welche typischen Kommunikationshindernisse gibt es – und wie begegnen Sie ihnen?
Im Grunde ist eine Störung aus dem Autismus als eine Neuro-Entwicklungsstörung zu betrachten, welche bislang nicht heilbar ist. Eine ASS geht immer mit einem Defizit in der sozialen Kommunikation und Interaktion einher und wird u.a. auch im Diagnoseklassifikationssystem der American Psychiatric Association (DSM-5) als eines der fünf Diagnosekriterien beschrieben. Diese sind:
A) Defizite in sozialer Kommunikation und Interaktion
B) Restriktive, repetitive Verhaltens-, Interessen- und Aktivitätsmuster
C) Symptome beginnend in der frühen Kindheit
D) Beeinträchtigungen in sozialen, beruflichen oder anderen wichtigen Funktionsbereichen
E) Die Störung ist nicht besser durch intellektuelle Einschränkungen oder globale
Entwicklungsverzögerungen erklärbar.
Ich habe diese fünf Kriterien bewusst einmal genannt, da sich dort in jeder Ebene Hindernisse in der Kommunikation, wie wir sie in der Mehrheitsgesellschaft primär verbalisiert führen, liegen können. Wenn ich jetzt exemplarisch einmal ein häufiges Hindernis herausgreifen müsste, könnte man ganz allgemein das Fehlen verbalisierter Rückmeldungen nennen. Dieses Hindernis bezieht sich insbesondere auf Menschen mit einer ASS, die nach der ICD 10-Klassifikation dem „frühkindlichen Autismus“ zugehörig waren. Im Einzelfall kann das auch bedeuten, dass kaum bis keine direkte interaktive verbalisierte, lautsprachliche Kommunikation mit der Patientin bzw. dem Patienten möglich ist. Dann achten wir noch stärker auf nonverbale Signale – z. B. Körperspannung, Mimik oder eben die spezifischen Bewegungsmuster. Ich erlaube mir dennoch mit den Patientinnen und Patienten ganz „alltäglich“ zu sprechen. Aus dem klinischen Erleben heraus ist festzustellen, dass eine fehlende Verbalisierung nicht zwingend ein fehlendes Sprachverständnis bedeutet. Oder anders gesagt: Nur weil ich keine verbalisierte Antwort auf meine Bitte erhalte, bedeutet es nicht, dass meine Bitte den Mund zu öffnen, weil ich die Zähne zählen oder anschauen möchte, nicht verstanden wurde. Zudem arbeiten wir eng mit den Angehörigen oder Betreuenden zusammen, um Verhalten im Allgemeinen besser zu verstehen. Hier schließt sich auch etwas der Kreis zu Ihrer Frage in Bezug auf „Angst und Nervosität“ vom Anfang unseres Interviews.
Da haben Sie ja gleichzeitig einen guten Schlusspunkt und ein gutes Schlusswort gesetzt. Vielen Dank für das Interview und Ihnen alles Gute.
Das Interview führten Priv.-Doz. Dr. Julia Lubauer und Dr. Sabina Würsching
Prophylaxebehandlung bei Menschen mit kognitiven Beeinträchtigungen
von Dr. med. dent. Marc Auerbacher, Oberarzt, Spezialist für Seniorenzahnmedizin der DGAZ, Leiter der Sektion Zahnmedizin für Menschen mit besonderem Unterstützungsbedarf an der Poliklinik für Zahnerhaltung, Pardontologie und digitale Zahnmedizin, LMU Klinikum München (Foto: LMU-Klinikum)
Menschen mit kognitiven Beeinträchtigungen (MkB) weisen eine deutlich schlechtere Zahn- und Mundhygiene im Vergleich zur Mehrheitsbevölkerung auf. Trotz gesetzlicher Gleichstellungsansprüche, etwa in Artikel 25 der UN-Behindertenrechtskonvention, bleibt dieser Patientengruppe der Zugang zu einer angemessenen zahnmedizinischen Versorgung verwehrt.
)
Nach wie vor gibt es zu wenige spezialisierte Einrichtungen, wie z.B. Medizinische Zentren für Erwachsene mit geistiger oder mehrfacher Behinderung, oder Unikliniken, die ein zahnärztliches Versorgungsangebot für diese Patienten etabliert haben. Es fehlt an Zahnarztpraxen mit barrierefreiem Zugang und einem im Umgang mit diesen Patienten geschulten Behandlungsteam. Für den höheren zeitlichen und personellen Aufwand, den die zahnärztliche Behandlung von MkB im Wachzustand mit sich bringt, gibt es bislang keine Abrechnungspositionen. Im Zahnmedizinstudium wird der Umgang mit dieser Patientengruppe nicht oder nur unzureichend gelehrt. Viele Zahnärzte fühlen sich deshalb unsicher, was sogar zu einer Ablehnung der Behandlung führen kann.
Infolgedessen finden bei den Betroffenen routinemäßige Kontrollbesuche und die Inanspruchnahme von Präventionsleistungen selten oder gar nicht statt. Während für umfangreiche Sanierungsmaßnahmen die Kooperation für eine Behandlung im Wachzustand oft nicht ausreicht, ist die Indikation für regelmäßige Zahnreinigungen in Allgemeinanästhesie nur schwer zu rechtfertigen. Derweil ist gerade die Prävention bei MkB von großer Wichtigkeit. Durch sie können belastende Therapien, die unter Vollnarkose durchgeführt werden müssen, verhindert werden. Eine regelmäßige und sorgfältige Mundpflege erhält die Kaufunktion, beugt Schmerzen und Entzündungen vor und verhindert Folgeerkrankungen. Eine intakte orale Gesundheit ist zudem ein entscheidender Faktor für die Lebensqualität und fördert neben dem allgemeinen Wohlbefinden auch die soziale Teilhabe.
Individuelle Verhaltensführung und Techniken bei der zahnärztlichen Behandlung
Durch die Kenntnis und Anwendung verschiedener Techniken und vertrauensbildender Maßnahmen kann eine Behandlung im Wachzustand auch bei MkB erfolgreich umgesetzt werden. Es gibt nicht das eine Behandlungskonzept, ebenso wenig lässt die Art der Behinderung darauf schließen, welches Vorgehen in der Behandlung zu favorisieren ist. Vielmehr kommen verschiedene verbale und nonverbale Techniken aus der Verhaltensführung zum Einsatz, die individuell an die jeweiligen Bedürfnisse und den erforderlichen Unterstützungsbedarf angepasst werden müssen.
So kann beispielsweise die Tell-Show-Feel-Do Methode, bei der die zahnärztlichen Behandlungsschritte verständlich und schrittweise erklärt und erfahrbar gemacht werden, dazu beitragen, dass das zahnärztliche Vorgehen transparent und somit weniger bedrohlich empfunden wird.
Da die Aufmerksamkeit bei Menschen mit einer geistigen Behinderung leichter verlagert werden kann, kann die Darbietung visueller, haptischer oder akustischer Reize - auch Distraction genannt - zu einer Ablenkung, Entspannung und Überlagerung von (Bohr-)Geräuschen beitragen.
Lob und Motivation spielen bei der positiven Verstärkung (Positive Reinforcement) eine große Rolle und fördern erwünschtes Verhalten. Auch das unterstützende Halten des Patientenkopfes während der Behandlung (s. Abb. 1) oder die Anwendung eines Hilfsmittels bzw. Haltegriffes zur Mundöffnung (s. Abb. 2 und 3) kann eine Untersuchung und Behandlung von kurzer Dauer im Wachzustand ermöglichen und somit eine Narkose vermeiden.
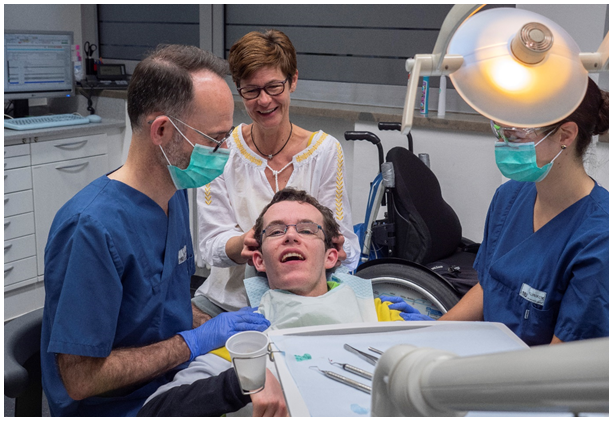 Abb.1: Unterstützendes Halten des Kopfes durch die Mutter eines Patienten
Abb.1: Unterstützendes Halten des Kopfes durch die Mutter eines Patienten
(Foto: ©Mit Einwilligung veröffentlicht. Behandlung durch Dr. Marc Auerbacher)
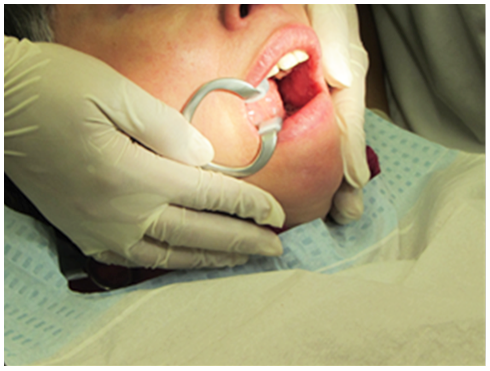 Abb.2: Ein Mundspreizer erleichtert die Mundöffnung (Foto: Dr. Marc Auerbacher)
Abb.2: Ein Mundspreizer erleichtert die Mundöffnung (Foto: Dr. Marc Auerbacher)
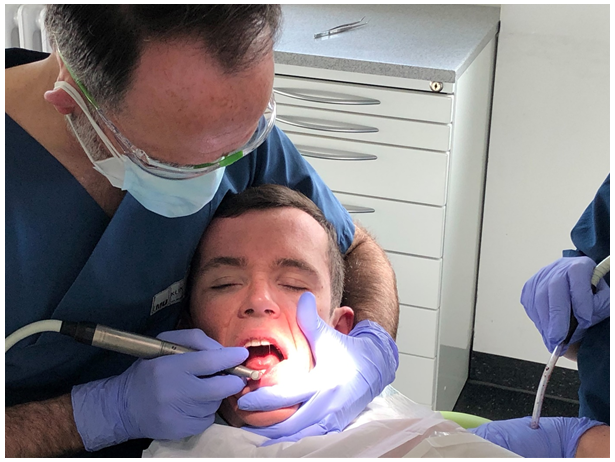 Abb.3: Der Kieferkontrollgriff erleichtert die Kopfkontrolle und Mundöffnung
Abb.3: Der Kieferkontrollgriff erleichtert die Kopfkontrolle und Mundöffnung
(Foto: ©Mit Einwilligung veröffentlicht. Behandlung durch Dr. Marc Auerbacher)
Mehr als Worte: Alternative Kommunikationsformen verstehen und nutzen
Bei MkB hat die Verbalsprache eher eine untergeordnete Priorität. Die Kenntnis alternativer Kommunikationsformen und Hilfsmittel ist deshalb wichtig. Nonverbale Signale müssen erkannt werden, damit positive und negative Emotionen, Wünsche und Bedürfnisse richtig gedeutet werden können.
Elemente der leichten bzw. einfachen Sprache oder Kommunikationshilfen aus der unterstützten Kommunikation, wie z.B. Bildertafeln oder Piktogramme können dazu beitragen, dass ein Dialog auf Augenhöhe und in einer für den Patienten vertrauten und verständlichen Weise erfolgen kann.
Positiv konnotierte Sätze und Euphemismen, wie z.B.: „Jetzt kommen bunte Schlafkugeln“ anstatt „Spritze“, klingen weniger furchterregend und können das Angstniveau senken.
Regelmäßigkeit schafft Vertrauen: Professionelle Zahnreinigung als Basis der Behandlung
Die Professionelle Zahnreinigung stellt die Basis in der zahnärztlichen Behandlung von MkB dar. Sie muss in individuell festgelegten Abständen regelmäßig erfolgen und kann dazu beitragen, das Risiko von Zahn- und Parodontalerkrankungen zu senken.
Turnusmäßige Prophylaxesitzungen fördern nicht nur die Zahn- und Mundgesundheit, sie haben auch einen positiven Effekt auf die Vertrauensbildung und erhöhen die Toleranz für die häusliche Zahnpflege. Idealerweise wird nach jeder Behandlung bereits ein neuer Termin vereinbart, um eine Kontinuität zu gewährleisten.
Jede Behandlungssitzung sollte auch dazu genutzt werden, um Angehörige und Betreuungspersonal auf die Notwendigkeit einer regelmäßigen häuslichen Zahnpflege hinzuweisen und Tipps zur unterstützenden Zahnpflege zu geben. Dabei sollten wichtige Aspekte wie Ernährungslenkung und Fluoridierung erörtert werden und auf die Risiken bei Nichtbeachtung hingewiesen werden. Denn auch wenn die PZR toleriert wird, kann das Geräusch des Bohrers oder der Anblick von Spritzen die Kooperation auf eine erneute Probe stellen und die Behandlung muss unter Umständen in Allgemeinanästhesie stattfinden.
Herausforderungen in der Prophylaxe meistern – ein stufenweises Vorgehen
Individuell an die Kooperationsfähigkeit adaptierbar kann die PZR bei eingeschränkter Kooperation zunächst nur mit dem Prophylaxebürstchen erfolgen. Wird dies vom Patienten toleriert, können auch Handinstrumente zum Einsatz kommen. Bei Einsatz von wasserführenden Instrumenten, wie z.B. einem Schallgerät, müssen Aspekte wie Aspirationsgefahr oder Geräuschempfindlichkeit berücksichtigt werden. Bei der Fluoridierung, die in den meisten Fällen unabhängig vom Kooperationslevel möglich ist, sollte auf geschmacksneutrale Produkte geachtet werden.
Der regelmäßige Zahnarztbesuch sollte, wie das tägliche Zähneputzen auch, eine möglichst angenehme und launige Veranstaltung werden, für die es jedoch keine Ausnahmen geben darf.
Vorsichtig ist geboten bei verstärktem Auftreten oraler Reflexe, wie z.B. phasisches Beißen. Selbstschutz steht hier an erster Stelle, aber auch die Gefahr von Fremdkörperaspirationen muss gebannt werden. Käppchen auf dem Speichelsauger sind vorab zu entfernen und auch die sichere Befestigung von Polierbürstchen auf dem Winkelstück muss immer wieder überprüft werden. Beißt der Patient mit aller Kraft auf einen Gegenstand (z.B. Sauger), kann ein sanftes Drehen des Kopfes und gleichzeitiges Schieben des Unterkiefers zur Gegenseite oder auch ein Gegenstand, der zur Ablenkung in die Hand gegeben wird, die muskuläre Anspannung mindern.
Erfolg in der Behandlung: Nicht nur eine Frage der Kooperation
Ein gescheiterter Behandlungsversuch sollte nicht voreilig und ausschließlich auf fehlende Kooperationsbereitschaft des Patienten zurückgeführt werden, sondern kann auch Anlass zur kritischen Selbstreflexion und Überprüfung der vorhandenen Praxisstrukturen sein.
Ist das Zeitfenster für die Behandlung ausreichend? Werden kooperationsunterstützende Maßnahmen wie Techniken aus dem Bereich der Verhaltensführung und Strategien zu Kommunikation ausreichend implementiert? Sind die Mitarbeiter im Umgang mit MkB geschult? Und wie steht es um die persönliche, intrinsische Motivation, diese Patienten zu behandeln? In einem Folgetermin können sämtliche Faktoren optimiert und angepasst werden.
Mit Einführung von §22a SGB V haben Versicherte, die einem Pflegegrad zugeordnet sind oder Eingliederungshilfe beziehen, einen Anspruch auf Prophylaxeleistungen. Im Klartext bedeutet das, dass ein Patient, der die genannten Voraussetzungen erfüllt, halbjährlich für eine individuelle Mundhygieneaufklärung und Unterweisung sowie zur Entfernung von Zahnbelägen in der Praxis vorstellig werden kann. Im Rahmen der aufsuchenden Betreuung können diese Leistungen auch vor Ort im häuslichen Umfeld des Patienten erbracht werden.
Empathie und Co.: Was hilft, wenn es stressig wird
Persönlichkeitsmerkmale wie z.B. Empathie, Geduld, Selbstwirksamkeit und Gelassenheit sind neben dem fachlichen Wissen wichtige Voraussetzungen für einen professionellen Umgang mit MkB. Schulungsmaßnahmen, regelmäßige Teambesprechungen oder Supervisionen können diese Eigenschaften fördern und so trotz schwieriger Behandlungssituationen zu einer Reduzierung der empfundenen Stressbelastung im Team führen.
Erfolgreiche Therapie: Vertrauen schaffen und Versorgungsauftrag erfüllen
Ist die Behandlung geglückt, darf man dies zu Recht als Erfolg verbuchen. Einerseits ist es gelungen, eine Vertrauensbasis zu schaffen, auf deren Grundlage sich eine langfristige Patient-Zahnarzt-Beziehung entwickeln kann und anderseits wurde der Versorgungsauftrag im Sinne der UN-Behindertenrechtskonvention erfüllt. Auch Teilerfolge, wie z.B. eine geglückte Befundaufnahme oder eine Fluoridierung, zählen. Nicht zuletzt honoriert ein strahlendes Lächeln oder eine spontane Umarmung des Patienten nach der Behandlung den Einsatz und das Engagement aller Beteiligten.
Sedierung und Narkose in der Zahnmedizin – GKV vs. PKV
von Emine Parlak, Stabsstelle Kosten- und Erlösmanagement, Charité Universitätsmedizin Berlin I Centrum 3 für Zahn-, Mund- und Kieferheilkunde
Die zahnärztliche Behandlung von Patientinnen und Patienten mit hohem Angstpotenzial, kognitiven Einschränkungen oder komplexem chirurgischen Behandlungsbedarf stellt besondere Anforderungen an Planung, Durchführung und Abrechnung. Unter Umständen kann für diese Patient*innengruppe eine Behandlung in Sedierung oder Narkose notwendig werden. Dieser Beitrag bietet einen Überblick über die Abgrenzung zwischen gesetzlicher und privater Krankenversicherung bei Sedierungs- und Narkoseverfahren sowie deren rechtssichere Abrechnung.
)
Vollnarkose im Rahmen der GKV
Eine Vollnarkose ist im Leistungskatalog der gesetzlichen Krankenversicherung (GKV) nur dann enthalten, wenn eine andere Art der Schmerzausschaltung, etwa Lokalanästhesie oder Sedierung, medizinisch nicht möglich oder kontraindiziert ist. In diesen Ausnahmefällen wird die Narkose als Sachleistung über die elektronische Gesundheitskarte durch den Anästhesisten abgerechnet.
Ausnahmen, die eine Vollnarkose über die GKV rechtfertigen:
Kinder unter 12 Jahren mit mangelnder Kooperationsfähigkeit
Menschen mit geistiger oder schwerer motorischer Behinderung
Chirurgische Eingriffe gemäß Kapitel 31.2.8 EBM (wenn eine andere Art der Schmerzausschaltung nicht möglich ist)
Kontraindikationen gegen Lokalanästhesie oder Analgosedierung (mit ICD-Kodierung)
In allen anderen Fällen, in denen eine Vollnarkose aus Komfortgründen gewünscht wird, erfolgt die Abrechnung als Privatleistung über den Anästhesisten. Die zahnärztlichen Leistungen werden in diesen Fällen regulär über die KZV abgerechnet.
Analgosedierung und GKV
Die Analgosedierung – eine Kombination aus Sedierung und Schmerzausschaltung – wird nicht als eigenständige Leistung von der GKV übernommen. Sie kann nur im Zusammenhang mit notwendigen Maßnahmen im Rahmen der vertragszahnärztlichen Versorgung über die KZV abgerechnet werden, sofern sie integraler Bestandteil der Maßnahme ist. In der Regel stellt die Analgosedierung jedoch eine Leistung dar, die außerhalb des GKV-Leistungskatalogs liegt.
Dies gilt auch für moderne Verfahren wie die inhalative Lachgassedierung oder die intravenöse Sedierung. Diese Verfahren sind im BEMA nicht enthalten und gelten aus Sicht der GKV grundsätzlich als Privatleistung.
GKV: Wer rechnet was ab?
Bei medizinischer Indikation erfolgt die Narkose- oder Sedierungsabrechnung durch den Anästhesisten über die KV – parallel zur zahnärztlichen Abrechnung über die KZV. Doppelt approbierte MKG-Chirurg:innen können beides zusammen über die KV abrechnen. Ohne Indikation bleibt die Sedierung oder Narkose eine Privatleistung des Anästhesisten. Auch hier wird die zahnärztliche Leistung wie gewohnt über die KZV abgerechnet.
Vollnarkose und Sedierung im Rahmen der PKV
Im Bereich der privaten Krankenversicherung (PKV) besteht grundsätzlich ein weitergehender Leistungsanspruch. Sowohl Vollnarkosen als auch Analgosedierungen können – je nach Versicherungsvertrag – privatärztlich abgerechnet werden. Die Honorierung richtet sich nach der GOÄ bzw. bei zahnärztlichen Leistungen nach der GOZ.
Analgosedierung – Durchführung und Abrechnung
Die Analgosedierung wird bei chirurgischen Eingriffen oder der Behandlung von Angstpatient:innen zunehmend eingesetzt. Voraussetzung für die Durchführung sind eine strukturierte Aufklärung, ein venöser Zugang und ein kontinuierliches Monitoring (Pulsoxymetrie, Blutdruck, Atemkontrolle).
Da die GOZ keine eigene Gebührennummer für die Analgosedierung vorsieht und das Kapitel D der GOÄ für Zahnärztinnen und Zahnärzte gesperrt ist, kann die Abrechnung ausschließlich analog gemäß § 6 Abs. 1 GOZ erfolgen. Empfohlen wird, die notwendigen Leistungen (Infusion, Injektionen, Überwachung, Medikation, Nachsorge) gebündelt als eine analoge Leistung zu erfassen. Die Auswahl der passenden Gebührennummer orientiert sich an Art, Kosten und Zeitaufwand.
Fazit
Die Abrechnung von Sedierung und Narkose in der zahnärztlichen Praxis erfordert eine klare Trennung zwischen GKV-Leistungspflicht und privatärztlicher Versorgung. Die Vollnarkose ist in der GKV nur bei medizinischer Indikation abrechnungsfähig. Die Analgosedierung stellt eine privat zu liquidierende Leistung dar, deren Abrechnung über das Analogieverfahren erfolgen muss. Eine umfassende Dokumentation sichert die Nachvollziehbarkeit und schafft Vertrauen bei Patientinnen und Patienten und Kostenträgern.